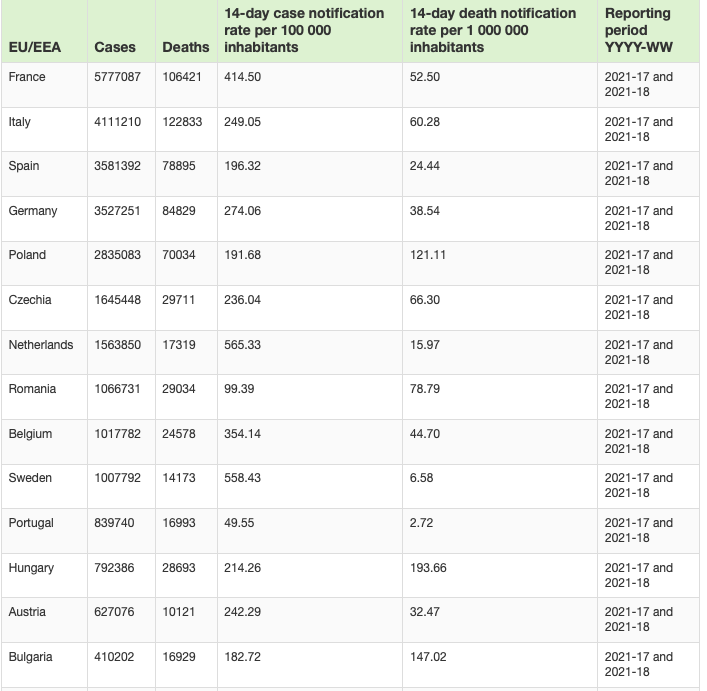
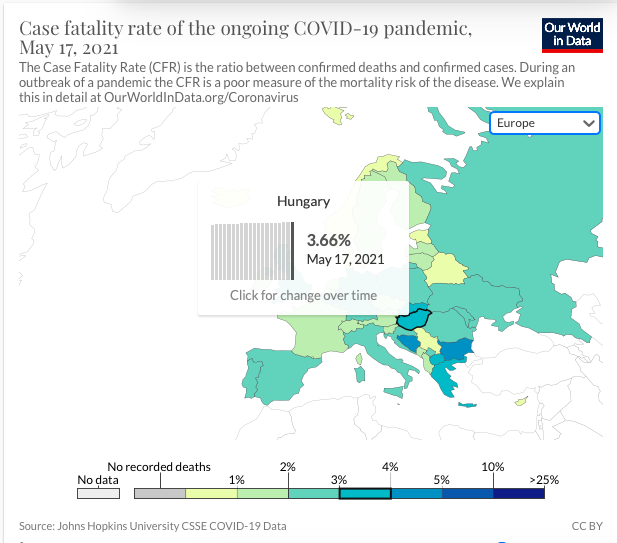
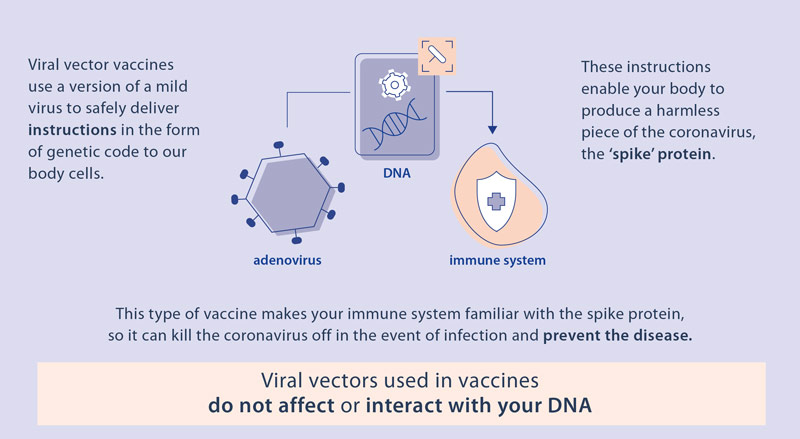
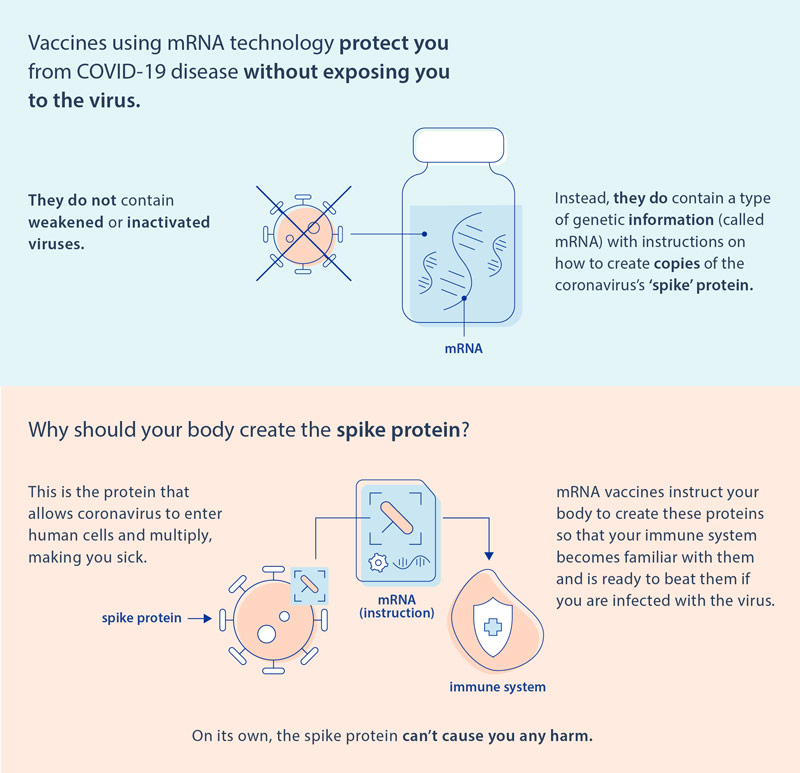
Mennyi az annyi?
"Úgy látszik, a világ milliárdosai befolyással bírnak nem csak az ENSZ szerveire, de a világ legjobb egyetemeire is, amely alapjaiban rengeti meg az ezekbe vetett bizalmat és kérdőjelezi meg ezen prominens intézmények függetlenségét és reputációját."
 2021 februárjában levelet kaptam a Harvard Egyetemtől, melyben arról tájékoztattak, hogy a PhD program, amire jelentkeztem mégsem indul el, mivel a képzés két elnöke, Sara Bleich és Benjamin Sommers -idézem- kinevezést kapott a Biden-Harris kormányba, melynek következményekén 1-2 évre elhagyják az egyetemet.
2021 februárjában levelet kaptam a Harvard Egyetemtől, melyben arról tájékoztattak, hogy a PhD program, amire jelentkeztem mégsem indul el, mivel a képzés két elnöke, Sara Bleich és Benjamin Sommers -idézem- kinevezést kapott a Biden-Harris kormányba, melynek következményekén 1-2 évre elhagyják az egyetemet.
Szomorúan vettem tudomásul, de végül nem foglalkoztam vele. Egészen addig, amíg újra levelet nem kaptam tőlük a következő évi jelentkezésről. Miután felmentem az oldalukra, meglepődve vettem tudomásul, hogy a Harvard Egyetem kötelezővé tette a védőoltás felvételét nem csak munkavállalóinak, de a diákjainak is. Nincs mese, aki nem oltatja be magát, azt szimplán kizárják az oktatásból. Az, hogy ez milyen hatással lehet egy fejlődő országból érkező, amúgy kitűnő tanulmányi eredményekkel rendelkező, hátrányos helyzetű fiatal jövőjére már más kérdés.
Mindeközben 2021 decemberében a Google is bejelentette, hogy kötelezővé teszi az oltást a munkavállalóinak. Nézzük hát meg, hogy a különböző giga vállalatok logói mögött kik ülnek, és milyen kapcsolatot ápolnak egymással.
Google, Bill Gates és a Demokraták
A Google-t 1988 szeptember 4-én két PhD hallgató, Larry Page és Sergey Brin alapította. Majd 30 évvel később, 2018-ban az egyikőjük, Larry Page Bill Gates-el karöltve 12 millió dolláros alapot hozott létre egy univerzális influenza elleni vakcina kifejlesztésére, melynek sajtótájékoztatóján Gates elmondta, hogy "Ha valamit megtanulhattunk mostanra a történelem során, az az, hogy lesznek még halálos világjárványok". Így a Google már 2018-ban a globális egészségügyi fejlesztések és vakcinák fejlesztése mellett tette le a voksát.

Politikai visszatekintés
Az Amerikai Egyesült Államok jelenlegi elnöke, Joe Biden annak a Demokrata Pártnak a tagja, amelynek Barack Obama és Hillary Clinton is. Hillary Clinton Bill Gates és Barack Obama társaságában 2013-ban a Globális Egészségügy vezetőiként tündököltek, majd nem sokkal később, Obama kormányzása alatt, 2016-ban Bill Gates megkapta az Elnöki Szabadság Medált a közegészségügy fejlesztéséért tett munkásságáért. A medált Barack Obama, volt amerikai elnök adta át.

Ha már amerikai politikusoknál tartunk, nézzük meg az ohiói republikánus kormányzót, Mike DeWinet, aki tavaly azzal került be a hírekbe, hogy Covid-lottóval próbálta rávenni a helyi lakosokat az oltásra. Mike DeWine Ohió állam hetvenedik kormányzója 2019 óta, korábban, 1995 és 2007 között az Amerika Egyesült Államok Szenátora volt. Politikai karrierjét korán megkezdte, így már 1980-ban Ohió állam szenátusaként szolgált. Végül 2018-ban megnyerte az ohiói választást, így az állam kormányzója lett. Mi köze van De Wine-nak Bill Gates-hez? Első ránézésre semmi. Kettőjük között viszont áll valaki, aki összeköti őket.
Amy Acton, a demokrata republikánus
Amy Acton neve elsőre talán nem mond semmit, mégis a politikusokhoz, milliárdosokhoz és kormányzókhoz közeli kapcsolatai miatt fontos láncszem a gépezetben. Amy Acton Ohio államban született, orvos és népegészségügyi professzor lett és először azzal került be a helyi hírekbe, hogy akkor még Amy Beech néven Obama 2008-as elnöki kampányában önkénteskedett. Ennek ellenére 2019-ben ő lett a republikánus Mike DeWine, ohiói kormányzó Egészségügyi Részlegének kabinetvezetője. Abban kapott főszerepet, hogy Ohio állam képviseletében sürgesse a tömeges oltást többek között az állami orvosi központban, a Wexner Medical Centerben. Majd 2020-ban a pandémia alatt tüntetők lepték el a házát és végül lemondott, hogy szenátusi székért induljon.
A tömeges oltás preferált vakcinája Ohio államban a Pfizer-BionTech vakcina volt. Ebben még nem is lenne semmi különös, ha az ezt elrendelő kormányzó, Mike DeWine nem lenne részvényese a cégnek, és nem kapott volna több, mint 22,000 dollár hozzájárulást a gyógyszeróriástól 2018-tól kezdődően. Mindeközben amikor DeWine-t ezzel szembesítették újságírók, a kormányzó válasza mindössze annyi volt, hogy nem tudja, mely cégekben van részvénye, de utána fog járni.
Leslie H. Wexner, a milliárdos kuratóriumi elnök
Leslie H. Wexner világvállalatok tulajdonosa, többek között hozzá tartozik a Victoria's Secret is, és az éves árbevétele eléri a 12 milliárd dollárt. Elmondása szerint nagyon fontosnak tartja a jövő nemzedékének támogatását, melyet a Harvard Egyetem, a Wexner Alapítvány, illetve az Ohió Állami Egyetem keretein belül tesz meg. Nem meglepő módon ő a Wexner Orvosi Központ kuratóriumának elnöke is. Annak az intézménynek, amely Ohio állam hivatalos egészségügyi központja.

Az Epstein szál
Jeffrey Epstein pedofil szexuális ragadozó, aki Floridában és New Yorkban élte ki beteges vágyait. Közeli és baráti kapcsolatot ápolt több milliárdossal is, köztük a demokrata Bill Clintonnal, András herceggel, és Wexnerrel. Valamilyen furcsa oknál fogva az ohió-i milliárdos, Wexner, aki Epstein ügyfele volt, 2011-ben átruházta egyik luxus ingatlanjának minden jogát Epsteinre. Az eset azért is különösen érdekes, mert elvileg ők akkorra már nem voltak egymással kapcsolatban. A nyolcvanas években ismerkedtek meg, majd nem sokkal később Epstein Lexner pénzügyi menedzsere lett. Ezt követően nem sokkal Epstein beköltözött Wexner házába, melynek jelenlegi értéke 56 millió dollár. Az ingatlan jogi kezelése 2011-ben pedig egy Epstein által felügyelt céghez került. Az esetről bővebben a New York Times írt.
2020-ban volt Ohioi Egyetemi hallgatók egy része azt követelte az egyetemtől, hogy indítsanak eljárást és vizsgálják ki, miért és milyen közeli szálak fűzik Epsteint és feleségét az egyetemhez. Továbbá a hallgatók azt is kérték, hogy Randall Meyer ohiói főfelügyelő vizsgálja meg azokat az állításokat, amelyek szerint Abigail Wexner – aki férjével, Leslie-vel együtt az Ohioi Egyetem két legnagyobb jótevője segített-e Jeffrey Epsteinnek szexuálisan zaklatni egy Maria Farmer nevű fiatal nőt. A fiatal nő állítása szerint Epstein a Lexner tulajdonában lévő ohiói ingatlanban zaklatta őt 1996-ban.
Az ügyben ugyan jogilag nem történt semmi érdemi, Wexner nyilvánosan elítélte Epstein viselkedését, és hangsúlyozta, hogy az áldozattal sosem beszélt, és hozzátette, hogy Epstein-nel 2007-ben, amikor Epstein titkos életének részletei először láttak napvilágot, megszakított minden nemű kapcsolatot. Ugyanakkor az áldozat elmondása szerint, Wexner feleségétől, Abigailtől kellett minden alkalommal engedélyt kérnie telefonon, amikor el akarta hagyni a házat.

Vissza a Harvardhoz
A Harvard Egyetem jelenlegi elnöke Lawrence Bacow. 2019-ben, az Epstein botrány kapcsán nyilatkozatot adott ki az egyetem nevében, melyben azt ígérte, hogy nyomozást indítanak az Epsteintől kapott adományokkal kapcsolatban. Elmondása szerint 1998 és 2007 között Epstein 6,5 millió dollárt adományozott a Harvard Egyetemnek. A dolog érdekessége, hogy a Harvard Egyetem egyik professzora, Alan Dershowitz éveken át volt Epstein és felesége ügyvédje. Sőt, az egyik áldozat őt is megvádolta szexuális bántalmazással. Az ügyvéd tagad, és még érdekesebbé teszi ügyét, hogy a BBC vele tervezett interjúja a BBC állításai szerint elfogultság miatt nem felelt meg a szerkesztői követelményeknek. Az ügy pikantériája, hogy Dershowitz azóta is a Harvard Egyetem emeritus professzora.

Epstein tehát jó barátságot ápolt nem csak a demokrata Bill Clintonnal, hanem a republikánus Donald Trumppal is. Kapcsolatai a legfelsőbb körökig vezettek, milliárdosok és politikusok köreiben élte mindennapjait. Ha már a Harvardnál tartunk, említsük meg azt is, hogy Bill Gates-nek nem csak annyi köze van az egyetemhez, hogy ott tanult, hanem az is, hogy alapítványával, a Bill & Melinda Gates Alapítvánnyal közvetve és közvetlenül támogatja az Egyetem munkásságát. Különös tekintettel az egészségügyre, ahogy azt egy 2019-ben az egyetem által elnyert közel egy millió dolláros pályázat is mutatja, melynek kutatási területe a vakcinák hatásmechanizmusának jobb megértése emberi chipek segítségével. És ha már itt tartunk, Gates nem csak most tartja fontosnak az egyetem finanszírozását, hanem már évtizedekkel ezelőtt is annak tartotta, így már 1996-ban 15 millió dollárt adományozott neki.
Gates és Epstein kapcsolata régre datálódik, 2011-ben több alkalommal is találkoztak Epstein manhattani lakásán, és közös terveket szőttek egészen addig, amíg fény nem került Epstein üzelmeire.
Összegezve tehát láthatjuk, hogy Bill Gates jelentős támogatója a Harvard Egyetemnek, és tekintettel arra, hogy az Epstein szálak is az egyetemig vezettek, felmerül a kérdés, hogy vajon mekkora beleszólásuk lehet az adományozóknak egy szervezet működésébe. Nézzük meg az Egészségügyi Világszervezet (WHO) esetét, melyben Bill Gates állítólag egy tagállamnyi rész beleszólást kért a WHO-tól az anyagi támogatásáért cserébe. Úgy látszik, a világ milliárdosai befolyással bírnak nem csak az ENSZ szerveire, de a világ legjobb egyetemeire is, amely alapjaiban rengeti meg az ezekbe vetett bizalmat és kérdőjelezi meg ezen prominens intézmények függetlenségét és reputációját.





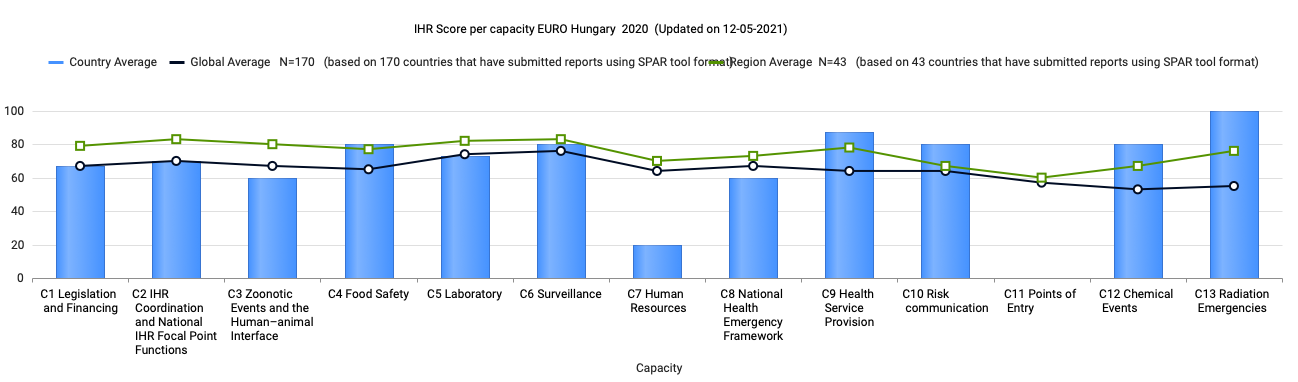 Magyarország a regionális átlagon felül teljesített több területen is úgy, mint élelmiszerbiztonság (C4), egészségügyi rendszer felügyelet (C6), egészségügyi ellátás (C9), kockázat-kommunikáció (C10), veszélyes anyagok eseménye (C12), és radiológiai vészhelyzetek, míg átlagon alul teljesített a zoonózis események események (C3), emberi erőforrások (C7), nemzeti vészhelyzeti egészségügyi keretrendszer (C8) és vészhelyzeti belépési pontoknál (C11).
Magyarország a regionális átlagon felül teljesített több területen is úgy, mint élelmiszerbiztonság (C4), egészségügyi rendszer felügyelet (C6), egészségügyi ellátás (C9), kockázat-kommunikáció (C10), veszélyes anyagok eseménye (C12), és radiológiai vészhelyzetek, míg átlagon alul teljesített a zoonózis események események (C3), emberi erőforrások (C7), nemzeti vészhelyzeti egészségügyi keretrendszer (C8) és vészhelyzeti belépési pontoknál (C11).